Lymphflüssigkeit auf der Umfahrungsstrasse
Wenn Tumore Ableger bilden, können diese Lymphgefässe blockieren, haben ETH-Forschende mit einer neuen Methode herausgefunden. Die Lymphflüssigkeit muss sich in der Folge einen neuen Weg durch das Gewebe bahnen. Solche «Umfahrungsstrassen» könnten der Grund sein, warum es in der Klinik zu Fehleinschätzungen bei Krebsablegern kommen kann.
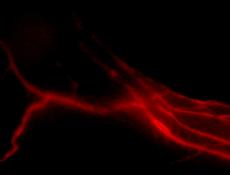
Ein Tumor verändert in seiner Umgebung das Lymphsystem – und zwar auf komplexere Weise als bisher angenommen. Bekannt ist, dass Tumore Botenstoffe ausschütten, um damit die Bildung neuer Lymphgefässe anzuregen. Forschende der ETH Zürich haben nun herausgefunden, dass ein Tumor, der Ableger bildet, Lymphgefässe auch komplett blockieren kann.
Dass der Einfluss von Tumoren auf das Lymphsystem so vielfältig ist, unterstreicht die Bedeutung dieses Gefässsystems bei Krebs und dessen Ausbreitung. Krebsableger (Metastasen) entstehen nämlich, wenn sich Krebszellen vom Ursprungstumor lösen und mit der Lymphflüssigkeit in einen Lymphknoten gespült werden. Dort können sie sich zu einer Metastase entwickeln. Wächst diese, dann kann das – wie die Wissenschaftler unter der Leitung von Michael Detmar, Professor am Institut für Pharmazeutische Wissenschaften, nun gezeigt haben – den Lymphfluss zum entsprechenden Lymphknoten hin zum Versiegen bringen. In der Folge bahnt sich die Lymphflüssigkeit einen neuen Weg durch das Gewebe, hin zu einem anderen Lymphknoten. Die Flüssigkeit nimmt also eine «Umfahrungsstrasse» in Betrieb.
Nano-Markierstoff für Lymphgewebe
Diese Beobachtung machten die ETH-Wissenschaftler in Versuchen bei Mäusen mit einem relativ neuen, nicht-invasiven bildgebenden Verfahren, dem «Near Infrared Imaging». Bei dieser Methode bringt man eine fluoreszierende Substanz in den Körper, die im kurzwelligen Infrarotbereich «leuchtet», wenn sie mit Laser-Licht angeregt wird. Mit einer Infrarotkamera kann man die Strahlung aufnehmen und so die Verteilung der Markiersubstanz beobachten. Dank einer neuen solchen Substanz in Nanometergrösse, die Jean-Christophe Leroux, ebenfalls Professor am Institut für Pharmazeutische Wissenschaften, entwickelt hat, ist es nun erstmals möglich, mittels «Near Infrared Imaging» Lymphgefässe spezifisch sichtbar zu machen.
Zur Herstellung der Nano-Markiersubstanz koppelten die Forscher Fluoreszenzfarbstoff-Moleküle mit einer Reihe von weiteren, verhältnismässig grossen Molekülen mit genau definiertem Durchmesser. In Tests bei Mäusen erwies sich ein Moleküldurchmesser von acht bis zehn Nanometern als ideal, um die Lymphgefässe sichtbar zu machen. «Diese Moleküle sind einerseits ausreichend gross, um mit der Lymphflüssigkeit transportiert zu werden, und andererseits ausreichend klein, um nicht von den körpereigenen Fresszellen aufgenommen und in den Blutkreislauf transportiert zu werden», erklärt Detmar.
Methode mit Vorteilen
Zudem fällt der Farbstoff durch ein ausgesprochen helles
Leuchten auf. «Wir können damit anatomische Details sichtbar machen, die man
früher nicht sehen konnte, beispielsweise die Lymphklappen, kleinste Ventile in
den Lymphgefässen», so Detmar. Weil die neue Substanz nach bisherigen
Erkenntnissen ausserdem ungiftig sei und vom Körper wieder ausgeschieden werde,
sei sie auch geeignet, um in Zukunft beim Menschen eingesetzt zu werden.
Klinische Versuche seien geplant.
Ein weiterer Vorteil gegenüber alternativen bildgebenden Verfahren wie beispielsweise der Positronen-Emissions-Tomographie (PET): Das «Near Infrared Imaging» ist weit weniger aufwendig. Man ist nicht auf die Infrastruktur von Zentrumsspitälern angewiesen, sondern könnte die Methode dereinst mithilfe von tragbaren Infrarotkameras grundsätzlich überall anwenden, selbst in kleineren Arztpraxen.
Fehldiagnosen bei Metastasen
Die Beobachtung der ETH-Wissenschaftler, wonach die Lymphgefässe hin zu Lymphknoten mit Metastasen versiegen können, wird sich laut Detmar stark auf die Krebsmedizin auswirken. In der Onkologie ist nämlich die Ansicht weit verbreitet, dass ein Tumor, der Ableger bildet, dies zunächst im sogenannten Wächter-Lymphknoten macht, jenem Lymphknoten, in den die Lymphflüssigkeit aus dem Tumor geleitet wird. Um diesen Wächter-Lymphknoten beispielsweise bei Brust- oder Hautkrebspatientinnen zu bestimmen, spritzt ein Arzt eine Farbsubstanz in den Tumor. Der erste Lymphknoten, in den diese Farbe transportiert wird, gilt als Wächter-Lymphknoten. In dessen anschliessender Biopsie kann eine Fachperson bestimmen, ob dieser Knoten von Metastasen befallen ist.
Die Arbeit der ETH-Wissenschaftler zeigt nun, dass Ärzte bei dieser Methode nicht vor Irrtümern gefeit sind. Blockiert nämlich eine Metastase in einem Lymphknoten den Lymphfluss und wird die Flüssigkeit zu einem anderen Lymphknoten umgeleitet, untersucht der Arzt nach der gängigen Praxis jenen auf Metastasen. Ist dieser Lymphknoten nicht von Krebszellen befallen, kommt es zur Fehldiagnose, wonach die Patientin gar keine Metastasen hat, und sie wird nicht angemessen behandelt. Detmar geht davon aus, dass das «Near Infrared Imaging» wegen seiner hohen Auflösung gegenüber der herkömmlich verwendeten Methoden Vorteile böte: Mit dem «Near Infrared Imaging» sind in vielen Fällen die Anfänge der blockierten Gefässe sichtbar.
Literaturhinweis
Proulx ST, Luciani P, Christiansen A, Karaman S, Blum KS,
Rinderknecht M, Leroux JC, Detmar M: Use of a PEG-conjugated bright
near-infrared dye for functional imaging of rerouting of tumor lymphatic
drainage after sentinel lymph node metastasis. Biomaterials, 2013, 34:
5128-5137, doi: 10.1016/j.biomaterials.2013.03.034








LESERKOMMENTARE